transplantation
définition
La transplantation de matière organique est appelée transplantation. Il peut s'agir d'organes, mais également d'autres cellules ou tissus, comme la peau, ou des parties du corps entier. La greffe peut provenir du patient lui-même ou d'une autre personne. Une distinction est faite entre le don vivant et le don d'organes post mortem, les dons vivants n'étant autorisés que par des parents proches.
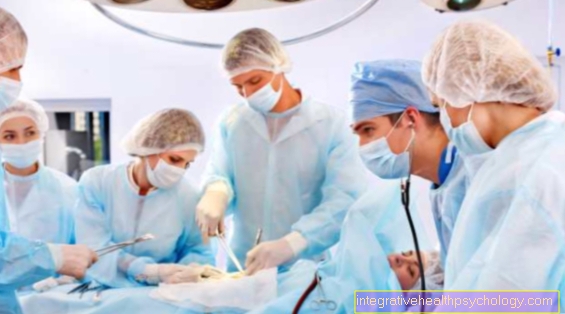
Une greffe est nécessaire si l'organe en question est irrémédiablement inopérable. Pour les patients auxquels cela s'applique, une greffe est souvent la seule chance de survivre.
Il y a clairement plus besoin d'organes de donneurs que d'organes disponibles, il faut donc clairement réglementer la manière dont les organes du donneur sont distribués. En Allemagne, cela est soutenu par le Loi sur la transplantation réglementé. Afin de recevoir un donneur d'organe, le patient doit être placé sur une liste d'attente par le médecin traitant. En fonction de l'urgence et des perspectives de succès, les rangs et donc les organes donneurs sont attribués. Il existe plusieurs organisations en Europe qui assurent la médiation des donneurs d'organes post-mortem à travers l'Europe.
Il y en a un en Allemagne Carte de don d'organes. Cela vous donne la possibilité de décider avant votre décès si vous voulez agir en tant que donneur ou refuser un prélèvement d'organe.
Après un transplantation d'organe réalisée avec succès, le patient doit prendre régulièrement certains médicaments, dits Immunosuppresseurs, à travers celui Réaction de rejet est supprimée.
Que faut-il considérer?
Après la greffe est-il nécessaire que rendez-vous de suivi réguliers être respecté. Celles-ci servent à identifier les effets ou réactions tardifs possibles et à faire quelque chose à ce sujet. Immédiatement après l'opération, il est important que le médecin dise au patient comment il doit se comporter avec la greffe dans la vie quotidienne et lesquels Médicament besoin de les prendre régulièrement. Cela comprend avant tout médicaments immunosuppresseursqui garantissent que la greffe reste fonctionnelle et n'est pas rejetée par la propre réaction de défense de l'organisme. Par contrôles réguliers le médicament peut être ajusté de manière optimale.
Grâce à cette thérapie immunosuppressive, le supprime la défense du corps contre les infections. C'est pourquoi les receveurs de greffe sont spéciaux sensible aux maladies bactériennes et virales. Immédiatement après l'opération, il est important de s'assurer que les personnes fraîchement opérées sont au mieux protégées des germes. Un protège-dents pour empêcher la transmission de bactéries par infection par gouttelettes est utile. Si des signes d'infection apparaissent, un médecin doit être consulté immédiatement, car ils peuvent être très graves pour le patient.
Immunosuppresseurs
UNE thérapie médicale avec des immunosuppresseurs est après chaque greffe obligatoire. Ces médicaments supprimer le système de défense du corps. Le système immunitaire est chargé de reconnaître les corps étrangers et d'agir activement contre eux. Dans le cas de bactéries ou de virus, cela est également judicieux et utile. Cependant, l'organe transplanté est également un corps étranger et est traité comme tel par le système immunitaire. Sans autre action, l'organe du donneur serait détruit devenir. Afin d'éviter cela, cependant, le système immunitaire inhibe le propre système de défense du corps et n'est pas dirigé contre l'organe transplanté.
L'inconvénient est que le système immunitaire change alors aussi plus contre d'autres corps étrangerscomment les bactéries s'alignent. Ainsi, ce sont les patients qui prennent des médicaments immunosuppresseurs très sensible aux infections bactériennes et virales, ainsi que pour les maladies fongiques. Vous devez vous protéger contre les germes, en particulier immédiatement après la procédure.
Il existe plusieurs médicaments utilisés pour l'immunosuppression. Ils sont dosés à leur maximum dans la période immédiatement après la transplantation d'organe, car le risque de rejet de greffe est alors le plus élevé.
Des risques
Selon la taille et la durée de l'intervention chirurgicale, il existe un risque que pendant et après l'opération Saignement se produire. Souvent, les chirurgiens doivent couper de gros vaisseaux sanguins lors d'une greffe d'organe et les coudre jusqu'au nouvel organe. De plus, le risque est un infection élevé.
Après la greffe, le plus grand risque est un Rejet d'organe par le propre système de défense du corps. Cela se produit lorsque les cellules immunitaires reconnaissent l'organe transplanté comme un corps étranger et le détruisent. Pour cette raison, un le traitement immunosuppresseur est très importantpour affaiblir le système immunitaire. Un tel rejet peut survenir juste après la chirurgie, quelques semaines plus tard, voire des années après la greffe.
Avec un don vivant, il y a aussi le risque qu'une personne en bonne santé soit exposée à une situation à risque, à savoir l'opération, et des complications peuvent survenir pendant ou après l'intervention.
Types de greffes
Greffe du rein
À Greffe du rein un rein de donneur est implanté chez un patient atteint d'une maladie rénale. Ceci est nécessaire lorsque les deux reins de la personne malade échouent. Cela peut être le cas en raison de diverses maladies. Qui inclut Diabète sucré, Glomérulonéphrite, Reins rétrécis ou kystes, lésions tissulaires graves dues à la rétention urinaire, ou néphrosclérose, dans laquelle les reins sont endommagés par l'hypertension artérielle.
À Insuffisance rénale le patient peut d'abord contacter le dialyse lié. C'est une machine qui fait la fonction rénale. Cependant, une connexion régulière à la dialyse entraîne des restrictions considérables dans la vie quotidienne, c'est pourquoi une greffe de rein est souvent la seule option prometteuse.
Une greffe de rein peut être à la fois Don vivant aussi bien que don post mortem être exécuté. Puisque la personne en bonne santé a deux reins fonctionnels, elle peut donner l'un ou l'autre des deux sans être restreinte. Un rein en tant que greffe vivante s'est avéré beaucoup plus durable et fonctionnel que les greffes du défunt. Cependant, la plupart des greffes proviennent du défunt. En moyenne, après environ 15 ans, le rein transplanté commence à perdre sa fonction et une nouvelle greffe est nécessaire.
Après l'opération, le posé Cathéter urinaire environ 5 à 6 jours pour drainer l'urine afin que les sutures sur la vessie puissent guérir. Si le rein transplanté ne fonctionne pas immédiatement et produit de l'urine, une dialyse peut être nécessaire pendant quelques jours.
Greffe du foie
UNE Greffe du foie est chez les patients atteints de Insuffisance hépatique nécessaire. La cirrhose alcoolique est la raison la plus courante pour laquelle les patients sont inscrits sur la liste d'attente d'un foie de donneur. Mais aussi par le biais de médicaments ou hépatite peut un Cirrhose du foie déclenché et une greffe est nécessaire. Les autres raisons d'une transplantation hépatique sont Tumeurs, maladies vasculaires ou maladies métaboliques congénitales Comment Hémochromatose ou autres.
La plupart des organes du donneur proviennent du défunt. Cependant, il est également possible qu'un seul Partie du foie transplantée qui est prélevé sur un donneur vivant. Ces dons de foie partiels peuvent être trouvés principalement avec les parentsqui ont ça faire un don à votre enfant. C'est également possible avec un foie de donneur post mortem les Orgue à partager. La plus grande partie est ensuite plantée chez un adulte, la plus petite chez un enfant. Cette procédure s'appelle Foie fendu. Le taux de survie à 10 ans d'un patient ayant reçu un foie de donneur est d'environ 70%.
Greffe de poumon
Pour arriver au Liste d'attente Être réglé pour un poumon de donneur est un must insuffisance pulmonaire ultime présent, ce qui nécessite un traitement de l'insuffisance respiratoire à vie. Dans la plupart des cas, c'est bronchopneumopathie chronique obstructiveconduisant à une telle défaillance d'organe. Mais aussi d'autres maladies comme Fibrose kystique, Fibrose pulmonaire, une inflammation des alvéoles (Alvéolite), Sarcoïde ou hypertension artérielle dans la circulation pulmonaire (hypertension pulmonaire) pourraient être des raisons pour une transplantation pulmonaire. Une transplantation pulmonaire peut être soit réalisé sur un ou les deux côtés devenir. Dans certains cas, la fonction du cœur est altérée en plus des poumons. Ensuite, une transplantation combinée cœur-poumon est nécessaire.
Parce que seulement très peu de poumons de donneurs sont disponibles, les critères selon lesquels ils sont attribués sont donc stricts. Les patients ne doivent avoir aucune autre maladie grave et doivent être âgés de moins de 60 ans pour une greffe unilatérale, de moins de 50 ans pour une greffe bilatérale pour être éligibles comme receveurs. De plus, l'espérance de vie doit être inférieure à 18 mois.
le Espérance de vie après un poumon transplanté avec succès ment par environ 5 à 6 ans après l'opération. Les deux à trois premières semaines après la procédure sont très critiques et cela arrive souvent Réactions de rejet.
Transplantation cardiaque
UNE Transplantation cardiaque se pose la question de savoir si le cœur du patient est gravement altéré dans sa fonctionnalité et ne peut plus être amélioré par des mesures thérapeutiques. La majorité des transplantations cardiaques concernent des patients Insuffisance cardiaque (Insuffisance cardiaque), qui est due à une inflammation du muscle cardiaque (Cardiomyopathie). Dans de rares cas, vous pouvez également Cardiopathie valvulaire ou malformations cardiaques congénitales nécessitent une transplantation cardiaque.
Seules les personnes décédées qui n'ont pas souffert d'une maladie cardiaque préexistante sont admises comme donneurs. De plus, le La taille du cœur du donneur et du receveur correspond. Étant donné que le temps d'attente est souvent très long jusqu'à ce qu'un cœur de donneur approprié soit trouvé, vous pouvez pour contourner les pompes cardiaques qui soutiennent la fonction de pompage du muscle cardiaque.
Dans certains cas, en plus du cœur du patient, les poumons sont également endommagés de manière irréversible. Alors il faut transplantation combinée cœur-poumon être exécuté.
Cela arrive souvent à Réactions de rejet après l'opération. Au cours de la première année suivant l'opération, en moyenne, un patient sur dix meurt avec un cœur de donneur.
Greffe pancréatique
Pour être approuvé pour une transplantation pancréatique, le patient doit contacter Diabète de type I Souffrir. Le pancréas ne doit plus produire d'insuline et le patient doit nécessite une dialyse être sur la liste d'attente pour un don pancréatique.
Souvent en raison du diabète de type I Dommages vasculaires se produisent qui endommagent principalement les reins, une insuffisance rénale complète peut entraîner un transplantation rénale pancréatique combinée est requis.